
Sarcoom
Sarcomen: soorten, diagnose en behandeling
Wat is een sarcoom?
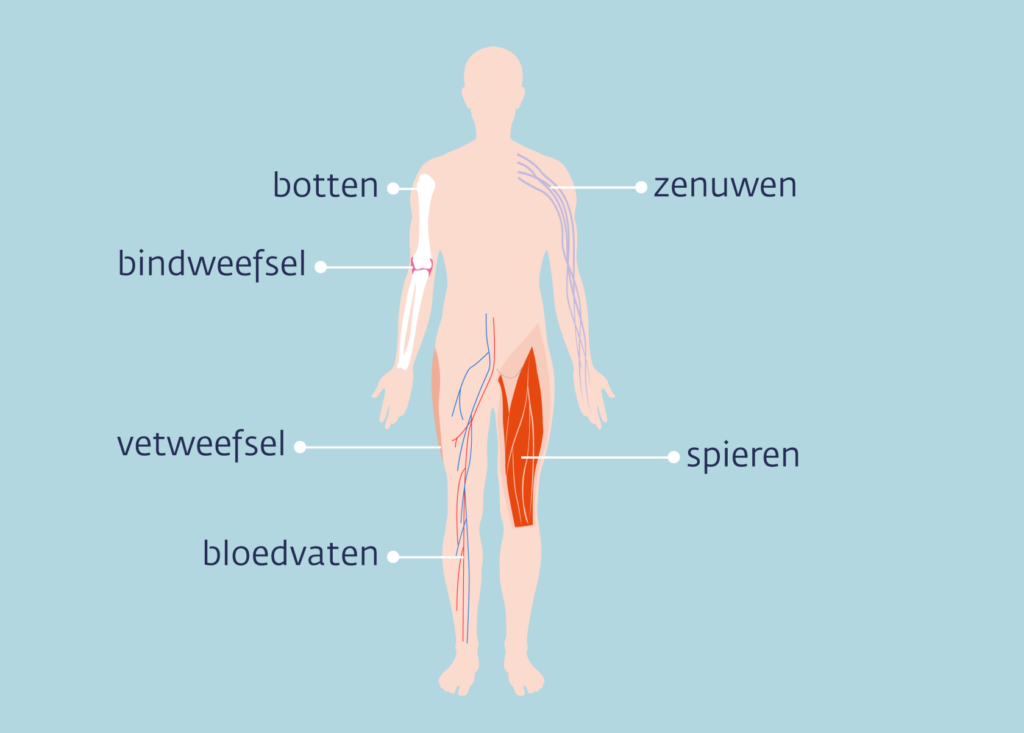
Een sarcoom is een kwaadaardig gezwel van bindweefsel (connective tissue) en kan ontstaan in botten, vetweefsel, spieren, zenuwen, pezen en bloedvaten. Er bestaan meer dan 50 soorten sarcomen, die grofweg in twee hoofdgroepen worden verdeeld: bot-sarcomen en weke-delensarcomen.
Weke delen vormen het weefsel dat organen ondersteunt en verbindt, zoals bindweefsel, vet, pezen, bloedvaten en kraakbeen. Deze groep is relevant voor het Centrum Hyperthermie, waar vaak weke-delensarcomen worden behandeld.
In Nederland wordt jaarlijks bij 1.100–1.500 mensen een sarcoom vastgesteld, inclusief alle subtypes zoals weke-delensarcomen, bot-sarcomen en GIST-tumoren (Dutch Sarcoma Group).
Soorten sarcomen
Bot‑sarcomen
- Osteosarcoom: kwaadaardig gezwel van botweefsel.
- Chondrosarcoom: tumor van kraakbeencellen.
- Ewing‑sarcoom: komt voornamelijk in bot voor, maar soms ook in weke delen; vernoemd naar patholoog James Ewing.
Weke‑delensarcomen
Weke-delensarcomen worden genoemd naar het weefsel waaruit ze ontstaan. Belangrijke types zijn:
- Angiosarcoom: ontstaat in bloed- of lymfevaten, vaak in huid, gezicht of hoofd; meestal bij ouderen.
- Fibrosarcoom: begint in vezelig weefsel van botten of gewrichten; er bestaan een kinderversie (infantiel) en een volwassen versie.
- Leiomyosarcoom: ontstaat uit glad spierweefsel, bijvoorbeeld in de huid, bloedvatwand, maag of darm. Uterus‑leiomyosarcoom is een aparte variant.
- Liposarcoom: meest voorkomende sarcoom; ontstaat uit vetweefsel.
- Kaposisarcoom: bestaat als zeldzame niet‑AIDS‑vorm of AIDS‑gerelateerde vorm (HHV‑8-virus).
- GIST: mesenchymale tumor van maag/darm, meestal maag (60%) of dunne darm.
- Rhabdomyosarcoom: tumor van dwarsgestreept spierweefsel, vooral bij kinderen/jongvolwassenen; meest voorkomend: embryonaal RMS.
- MPNST (Malignant Peripheral Nerve Sheath Tumor): ontstaat uit Schwanncellen rondom zenuwen; neurofibrosarcoom is een subtype.
- Synoviasarcoom: naam misleidend; ontstaat niet uit gewrichtssynovia maar uit steunweefsel.
- NOS (Not Otherwise Specified): tumorcellen zijn niet meer herkenbaar naar oorspronkelijke weefsels.
- Borderline tumoren vertonen lokaal invasief gedrag maar metastaseren vrijwel nooit, bijvoorbeeld desmoidfibromatose en reusceltumoren.
Diagnose van sarcomen
Omdat sarcomen zeer divers zijn, is een nauwkeurige diagnose essentieel. Artsen bepalen:
- Soort sarcoom
- Bron / locatie (bijvoorbeeld ledematen, buik of hoofd-hals)
- Graad (agressiviteit, differentiatie)
- Stadium (verspreiding, TNM-classificatie)
- Specifieke patiëntfactoren (conditie, comorbiditeiten)
Diagnostische middelen zijn: CT-scan, MRI, echo en biopsie. Tumoren worden gegradeerd via FNCLCC, Trojani/Coindre, of TNM-classificatie. Ook de MIB-1 tumormarker geeft inzicht in celproliferatie.
Risicofactoren voor sarcoom
- Straling: postradiatie-sarcomen ontstaan soms 10 jaar na eerdere bestraling.
- Chemische stoffen: vinylchloride, arseen, dioxine.
- Genetisch: zeldzame erfelijke aandoeningen verhogen risico:
- Neurofibromatosis type 1 (NF1)
- Gardner-syndroom (APC-gen)
- Li-Fraumeni-syndroom (TP53-gen)
- Retinoblastoom (RB1-gen)
- Werner-syndroom (RECQL2)
- Gorlin-syndroom (PTCH1)
- Tuberous sclerosis (TSC1/TSC2-genen)
Behandeling van sarcomen
Behandelkeuze hangt af van sarcoomtype, bron, graad, stadium en patiëntfactoren.
- Chirurgie – primaire en meest effectieve methode als tumor operabel is.
- Bestraling – lokaal effectief, soms gecombineerd met chirurgie.
- Chemotherapie – systemisch; vooral bij uitzaaiingen. Effect verschilt per type.
- Immunotherapie – stimuleert afweersysteem tegen tumorcellen.
- Hyperthermie – vaak gecombineerd met bestraling of chemotherapie, vooral bij stadium IV; kan lokale tumoren of uitzaaiingen behandelen en het immuunsysteem versterken.
Wetenschappelijke studies:
Klinische studies tonen dat multimodale therapieën, bijvoorbeeld combinaties van chemotherapie, radiotherapie en regionale hyperthermie, de overlevingskansen en lokale tumorcontrole bij weke‑delensarcomen kunnen vergroten.
EORTC 62961: Hyperthermie + chemotherapie bij weke‑delensarcomen – Fase III-studie toont verbeterde ziektevrije overleving en lokale controle.
Subgroepanalyse retroperitoneale sarcomen – Hyperthermie plus chemotherapie verhoogt lokale tumorcontrole zonder extra complicaties.
Systematische review: Hyperthermie bij hoogrisico STS – Review bevestigt positieve effecten van regionale hyperthermie in combinatie met chemotherapie of radiotherapie.
Retrospectief cohortonderzoek: Radio‑hyperthermo‑chemotherapie (RHC) – Minder lokale recidieven en betere functionele uitkomst bij STS‑patiënten.
Meer studies:
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3517819/pdf/nihms322633.pdf
- https://www.ejcancer.com/article/S0959-8049(01)00183-6/abstract
- http://sci-hub.tw/10.1016/s0959-8049(01)00183-6
Pagina geschreven door dokter Z. Bachrach (BIG: 39019756101)
Hyperthermie expert sinds 2007



